Características clínicas de la población de estudio.
Los 227 pacientes tuvieron una duración media de la profilaxis antiviral de 52 semanas. Las características clínicas de los grupos de entecavir y TAF se muestran en la Tabla 1. De los 27 pacientes con neoplasia maligna hematológica, 23 tenían linfoma y 20 recibieron tratamiento con rituximab. No hubo diferencias significativas en las manifestaciones clínicas entre los grupos de entecavir y TAF.
Incidencia y predicción de recaída viral y recaída clínica después de la interrupción de NA
Durante la profilaxis antiviral realizada con terapia con NA, ninguno de los pacientes desarrolló BVr. De 227 pacientes con HBC, 57 en el grupo de entecavir y 35 en el grupo de TAF experimentaron una recaída virológica después de la interrupción de NA. Las recaídas virológicas acumuladas a las 13, 26, 52 y 104 semanas fueron del 2,1%, 16,7%, 31,3% y 37%, respectivamente, en el grupo de entecavir, y del 20,5%, 28,9%, 41,9% y 46,7%, respectivamente. respectivamente en el grupo TAF. Hubo una diferencia significativa en la tasa de recaída virológica entre los grupos de entecavir y TAF (s= 0,053, Figura 1A).
Incidencia acumulada de recaída del virus de la hepatitis B después de la interrupción de la profilaxis antiviral con antivirales y tenofovir alafenamida (TAF) para todos los pacientes. a Recaída viral B Recaída clínica
De los 227 pacientes, 16 en el grupo de entecavir y 15 en el grupo de TAF experimentaron una recaída clínica después de la interrupción de NA. Las incidencias acumuladas de recaída clínica a las 13, 26, 52 y 104 semanas fueron del 0%, 1,4%, 6,3% y 10,4%, respectivamente, en el grupo de entecavir, y del 6%, 13,3%, 17,4% y 19,5%. , respectivamente. respectivamente en el grupo TAF. Hubo una diferencia significativa en las recaídas clínicas entre los grupos de entecavir y TDF (s= 0,021, Figura 1B).
Los resultados del análisis univariado y multivariado de recaída virológica y clínica se presentan en las Tablas 2 y 3, respectivamente. El análisis multivariado reveló que el uso de neoplasias malignas hematológicas, el uso de TAF y el grupo con viremia alta al inicio fueron factores de riesgo independientes para la recaída virológica, y el uso de rituximab, el uso de TAF, el índice FIB-4 alto y el grupo con viremia alta al inicio fueron factores de riesgo. Factores de riesgo independientes de recaída clínica.
Comparación de las tasas de recaída virológica y clínica entre los grupos de entecavir y TAF según la carga viral inicial del virus de la hepatitis B.
Debido a que el nivel de ADN del VHB al inicio del estudio era un factor importante para la recaída virológica o clínica, los pacientes se dividieron en 3 subgrupos según los niveles de ADN del VHB al inicio del estudio; Los grupos I (grupo de viremia alta), II (grupo de viremia moderada) y III (grupo de viremia baja) estaban formados por pacientes con niveles de ADN del virus de la hepatitis B > 2000 UI/mL,≧20 y <2000 UI/mL, y <20 UI/mL, respectivamente.
En el primer grupo, las incidencias acumuladas de recaída virológica a las 26 y 52 semanas fueron del 27,7% y 57,4%, respectivamente, para el grupo de entecavir, y del 56,7% y 75,6%, respectivamente, para el grupo de TAF. En el primer grupo se detectó una diferencia significativa en las tasas de recaída viral entre los grupos de entecavir y TAF (s= 0,006, Figura 2A). Las incidencias acumuladas de recaída clínica a las 26 y 52 semanas fueron del 2,1% y 12,9%, respectivamente, para el grupo de entecavir, y del 23,5% y 30,4%, respectivamente, para el grupo de TAF. Se detectó una diferencia casi significativa en las tasas de recaída clínica entre los grupos de entecavir y TAF (s= 0,061, Figura 2B). El análisis multivariado reveló que estar en el grupo TAF fue un factor independiente de recaída viral (índice de riesgo [HR] 1.450; intervalo de confianza del 95% [CI]. 1.103-1.906; s= 0,008) y recaída clínica (HR, 2,095; IC del 95 %: 1,264–3,471; s= 0,004) después de ajustar por otros factores.
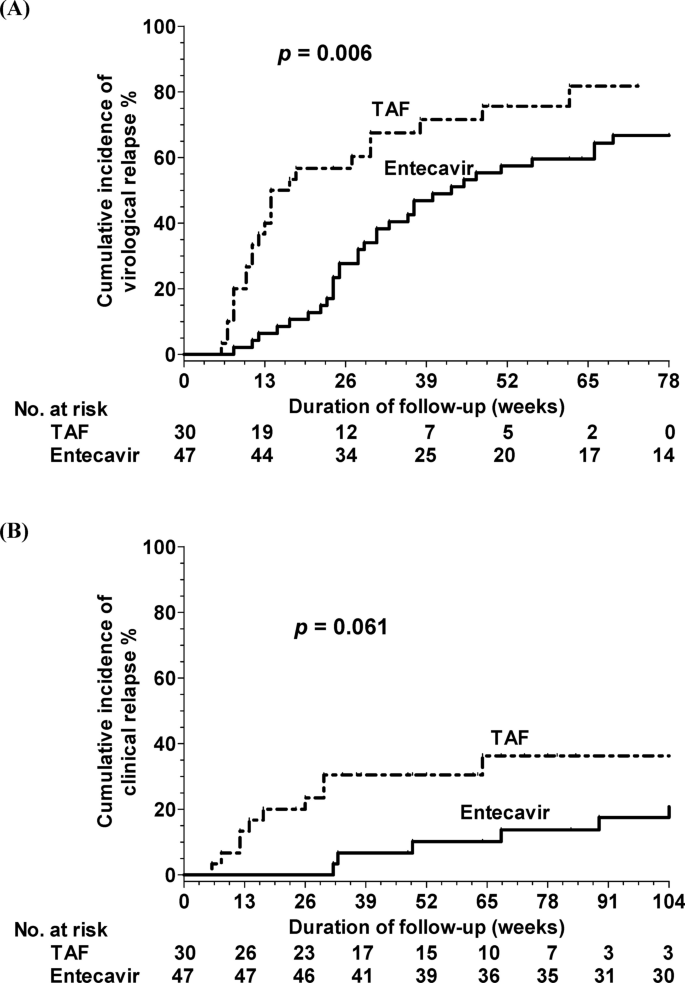
Incidencia acumulada de recaída del VHB después de la interrupción de la profilaxis antiviral y la terapia TAF en el grupo de viremia alta (ADN del VHB > 2000 UI/ml) en el tratamiento inicial (a) virales y (B) Recaída clínica
En el grupo de placebo, las recaídas virológicas acumuladas a las 26, 52 y 104 semanas fueron del 14,8%, 21,3% y 23,3%, respectivamente, para el grupo de entecavir, y del 13,8%, 28,2% y 33,0%, respectivamente, para el grupo de TAF. grupo. grupo; Las tasas de recaída clínica a las 26, 52 y 104 semanas fueron del 1,6%, 1,6% y 3,7%, respectivamente, para el grupo de entecavir, y del 10,3%, 13,9% y 13,9%, respectivamente, para el grupo de TAF. En el grupo de placebo, no se detectó ninguna diferencia significativa en la tasa de recaída viral entre los grupos de entecavir y TAF (s= 0,383). Sin embargo, hubo una diferencia significativa en la tasa de recaída clínica entre los dos grupos (s= 0,044). El análisis multivariado reveló que estar en el grupo TAF fue un factor independiente de recaída clínica (HR, 4,972; IC 95 %: 1,399–17,673; s= 0,013) después de ajustar por otros factores.
En el tercer grupo, la incidencia acumulada de recaída viral a las 26, 52 y 104 semanas fue del 5,6%, 13,9% y 17,1%, respectivamente, en el grupo de entecavir, y del 12,5%, 12,5% y 12,5%, respectivamente. En el grupo TAF. grupo. Para la recaída clínica, las incidencias acumuladas a las 26, 52 y 104 semanas fueron del 0%, 5,6% y 5,6%, respectivamente, en el grupo de entecavir, y del 4,2%, 4,2% y 4,2%, respectivamente, en el grupo de TAF. . No se detectaron diferencias significativas entre los grupos de entecavir y TAF con respecto a las tasas de recaída virológica y clínica (s= 0,964 y 0,966 para tasas de recaída virológica y clínica, respectivamente).
Comparaciones de tasas de recaída virológica y clínica para los grupos de entecavir y TAF después del emparejamiento por puntuación de propensión
El emparejamiento por puntuación de propensión arrojó 115 y 83 pacientes emparejados en los grupos de entecavir y TAF, respectivamente. No se detectaron diferencias significativas en las manifestaciones clínicas entre los dos grupos (Tabla 4). Los pacientes que interrumpieron el tratamiento con TAF mostraron niveles virales significativamente más altos (s= 0,031) y clínico (s= 0,012) tasas de recaída en comparación con aquellos que interrumpieron el tratamiento con entecavir (Figura 3).
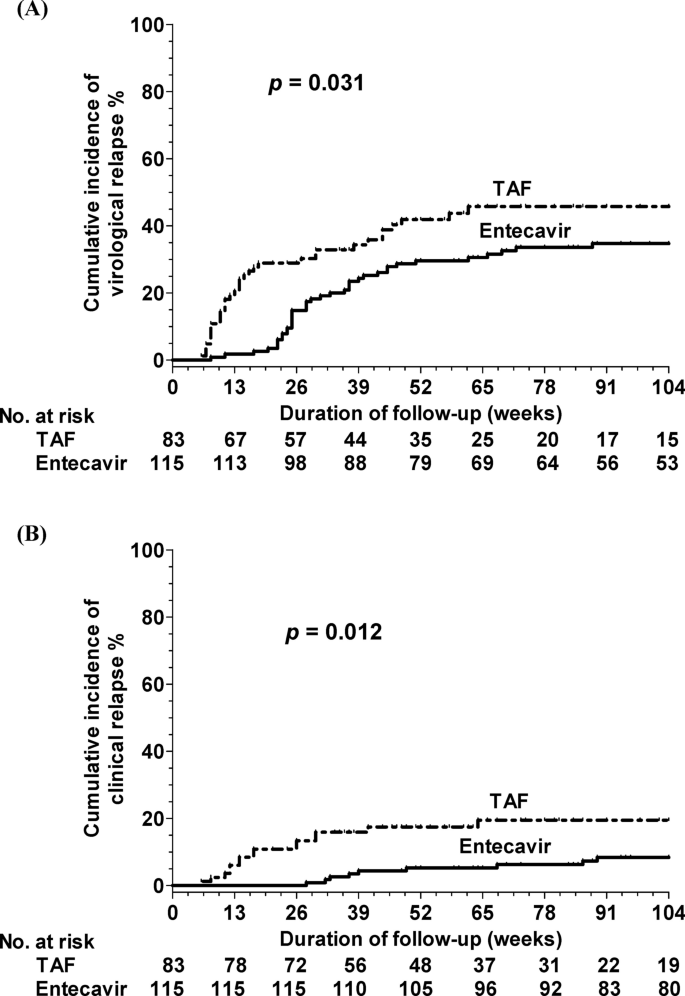
Incidencia acumulada de recaída del VHB después de la interrupción de los antivirales profilácticos y de los grupos TAF después del emparejamiento por puntuación de propensión para todos los pacientes. a virales y B Recaída clínica
En la cohorte 1, el emparejamiento por puntuación de propensión arrojó 37 y 30 pacientes emparejados en los grupos de entecavir y TAF, respectivamente. No se detectaron diferencias significativas en las manifestaciones clínicas entre los dos grupos. Los pacientes que interrumpieron el tratamiento con TAF mostraron tasas significativamente más altas de recaída virológica (s= 0,014) y recaída clínica (s= 0,037) en comparación con aquellos que interrumpieron el tratamiento con entecavir.
El papel del nivel de HBsAg en el momento de suspender el tratamiento con entecavir o TAF en la recaída del virus de la hepatitis B
En este estudio, los datos de HBsAg en el momento de la interrupción del tratamiento con entecavir o TAF (fin del tratamiento (EOT)) estaban disponibles en 133 de 144 pacientes que recibieron tratamiento con entecavir y 74 de 83 pacientes que recibieron tratamiento con TAF. Entre estos 207 pacientes, no hubo diferencias significativas en los niveles de HBsAg al final del período entre los grupos de entecavir o TAF (2,02 ± 1,16 vs. 1,84 ± 1,10 log10 UI/ml, s= 0,265). El nivel de HBsAg al EOT fue un factor independiente de recaída virológica (HR: 1,915, IC 95% 1,749-2,480, s<0,001) y recaída clínica (HR: 2,218, IC 95% 1,182–4,163, s= 0,013) después de ajustar por otros factores. Además, el nivel de HBsAg en el EOT fue un factor independiente de recaída virológica en los subgrupos de entecavir o TDF, pero no de recaída clínica. En el grupo de hiperviremia, el HBsAg al EOT no fue un factor significativo de recaída virológica y clínica.
Descompensación hepática en caso de recaída clínica.
Según las directrices de la Asociación de Asia Pacífico para el Estudio del Hígado de 2015, definimos la descompensación hepática como un nivel de bilirrubina total >3,5 mg/dL (>2,5 veces el LSN). [1.4 mg/dL]) y un aumento del tiempo de protrombina > 3 segundos, o INR > 1,5 [7]. Un paciente del grupo de entecavir y dos pacientes del grupo de TAF experimentaron descompensación hepática en el momento de la recaída clínica. Tres pacientes tenían linfoma y se sometieron a tratamiento con rituximab (dos pacientes tenían ADN del VHB) <2000 وحدة دولية / مل ومريض واحد لديهم HBV DNA> 2000 UI/ml al inicio). De los tres pacientes, uno desarrolló insuficiencia hepática crónica grave tras una recaída clínica y murió a pesar del retratamiento oportuno.

«Gurú del alcohol. Analista. Defensor de la comida. Aficionado extremo al tocino. Experto total en Internet. Adicto a la cultura pop. Pionero de viajes sutilmente encantador».